妊活中の女性は血糖コントロールを
糖尿病と診断されるのは、空腹時血糖値が126mg/dL以上、ブドウ糖負荷試験2時間値か随時血糖値が200mg/dLを超えたとき、またはHbA1cが6.5%以上の場合。ブドウ糖負荷試験は、空腹時にブドウ糖をのみ、その後の血糖値とインスリンの働きを調べる検査だ。「糖尿病診療ガイドライン」では、HbA1c5.6~6.4%の人にこの試験で高血糖の程度を確認することを薦めている。
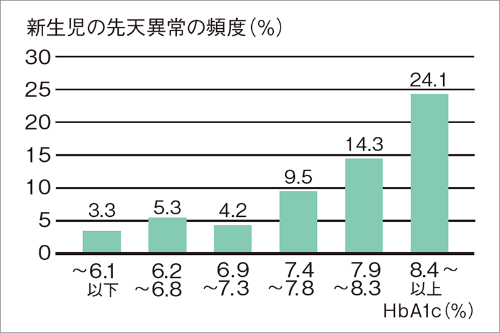
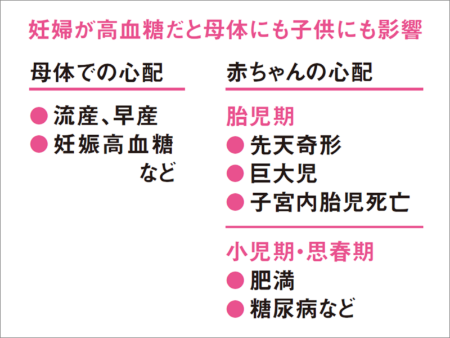
「妊娠との関連では、糖尿病の女性が、血糖値のコントロールの状態が悪いまま妊娠すると、先天奇形が生じたり、子宮内胎児死亡、流産、早産になったりする危険が高まる。糖尿病の女性は血糖値をしっかりコントロールしたうえで計画妊娠してほしい」と荒田さん。
また、高血糖の人に限らず、誰でも妊娠の後半には、赤ちゃんにブドウ糖などの栄養分を与えるためにインスリンの効きが悪くなり、食後血糖値が上がりやすい仕組みになっているという。しっかり食べて血糖値を上げ、胎盤を通して栄養を送ること自体は、赤ちゃんの成長のために重要なのだ。
ただ、必要以上に血糖値が高い状態が続くことが問題。妊娠糖尿病になるからだ。「そうなると、妊婦さん自身が産後5年以内に糖尿病になるリスクが高まるうえ、赤ちゃんが巨大児(出生時体重4000g以上)になり、難産や帝王切開にもなりやすい。赤ちゃんが将来的に糖尿病になるリスクが増えるのも問題」と荒田さん。
妊娠糖尿病になりやすいのは、妊娠前のBMI(体重(kg)を身長(m)×身長(m)で割った数値)が25以上、高齢出産、家族に糖尿病の人がいる、妊婦自身の出生体重が2500g未満だった人などだ。